2025.08.27
脊髄腫瘍とは?場所と性質でわかる基礎知識
せきずいしゅようとは?ばしょとせいしつでわかるきそちしき
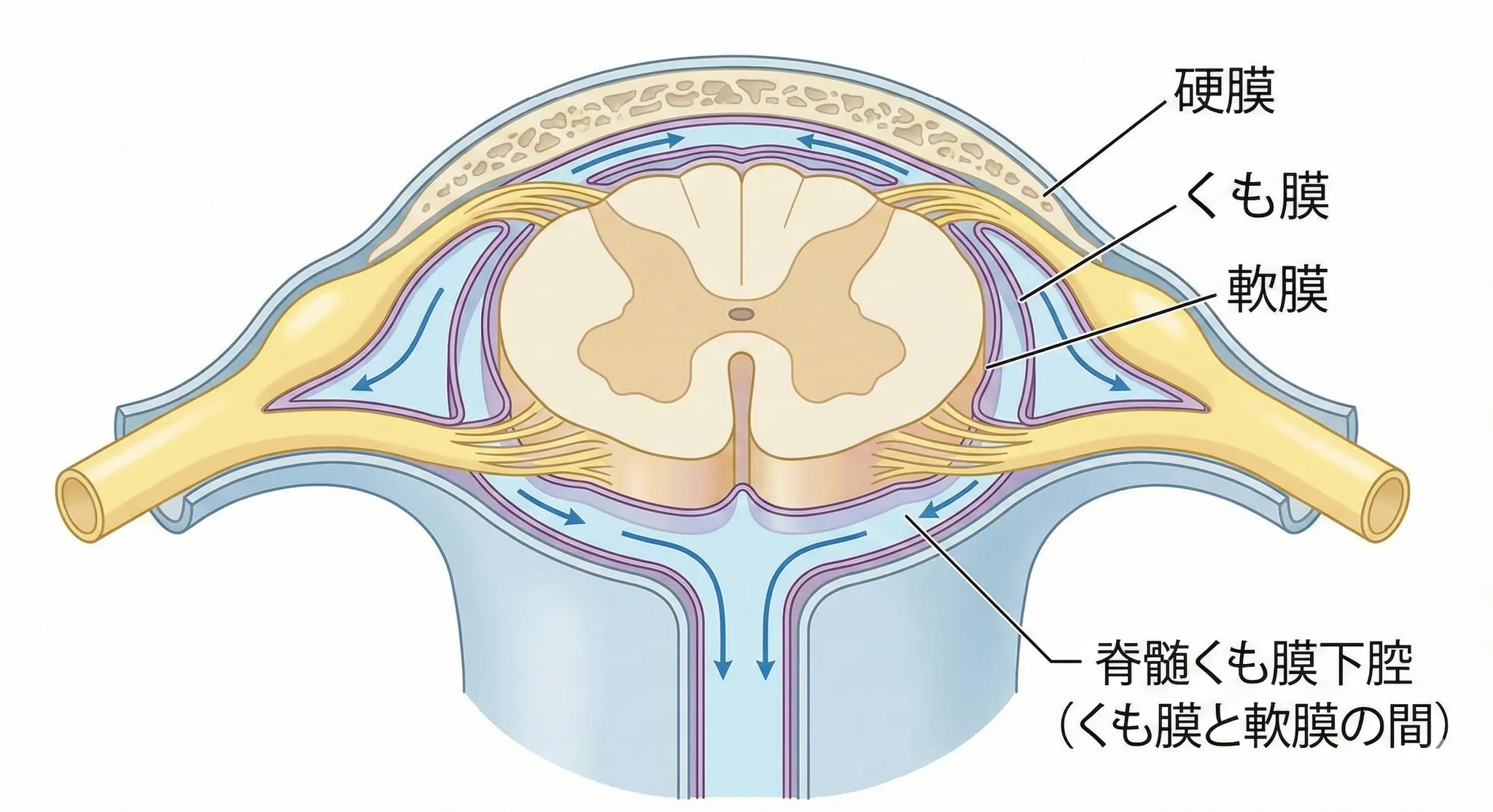
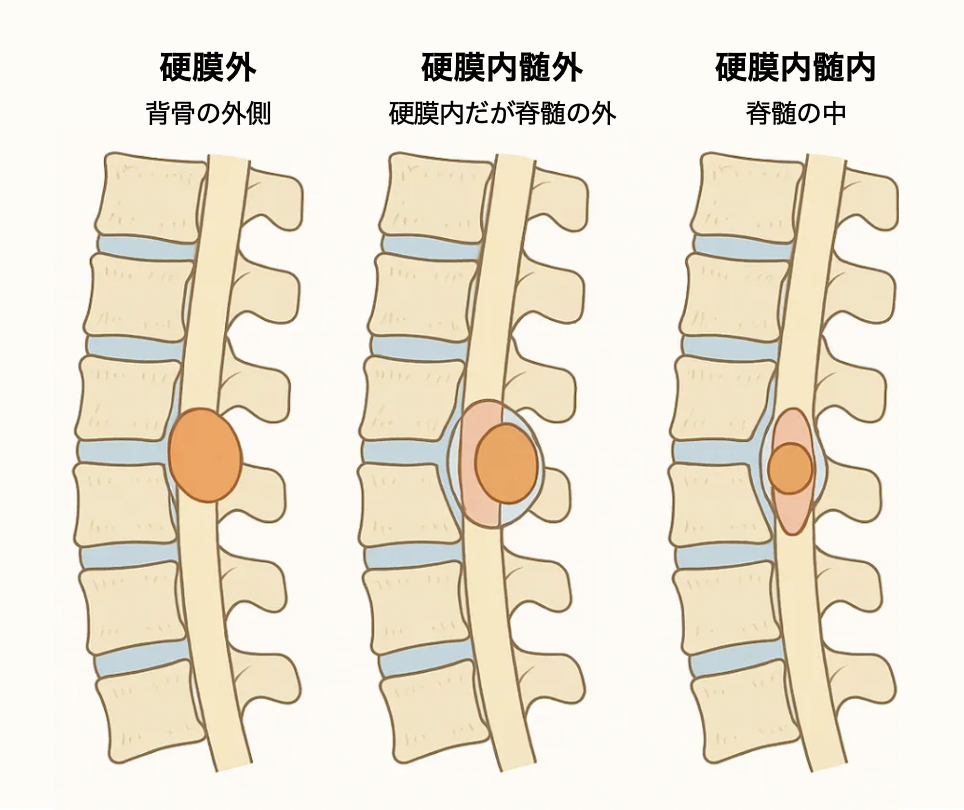
脊髄腫瘍とは、背骨の中を通る脊髄またはその周囲にできる腫瘍を指します。大きく分けて
・硬膜外(背骨の外側)
・硬膜内髄外(硬膜内だが脊髄の外)
・硬膜内髄内(脊髄の中)
の3タイプがあります。硬膜外は転移性が多く、硬膜内髄外は神経鞘腫・髄膜腫など良性。髄内は良性もありますが、悪性グリオーマも含まれるため「難しい場所」です。
良性と悪性、どちらが多い?場所別整理

発生年齢・リスク層は?
・髄膜腫は中高年の女性に多く見られます。
・髄内腫瘍(上衣腫・星細胞腫など)は若年〜中年にも発生し、幅広い年齢層がリスク群です。
症状は?
最初は、手足のしびれ・痛み・違和感から始まり、進行すると麻痺・歩行障害・排尿排便の問題へ移行することもあります。
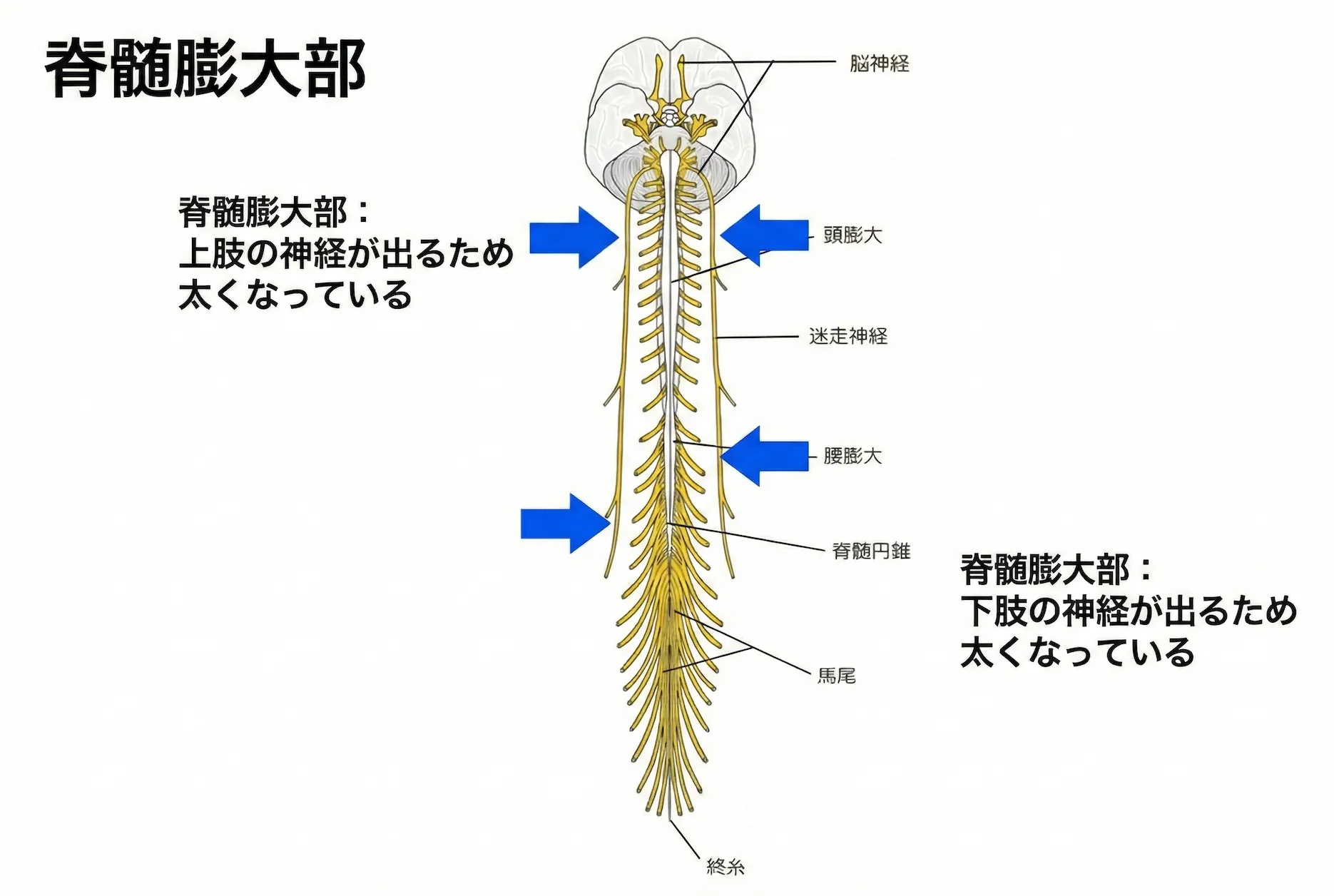
・頚部:腕や肩、上肢のしびれ・痛み
・胸部:背中〜下肢の症状
・腰部:脚の症状+頻尿や残尿感
初期症状は徐々に現れることが多く、数ヶ月〜年単位で進行しますが、悪性では急激に悪化する場合もあります。
脊髄腫瘍の検査・診断法
MRI(磁気共鳴画像法)※最重要検査
✓ 特徴
・脊髄やその周囲の軟部組織を詳細に描出できる
・造影MRI(ガドリニウム造影)を使うことで、腫瘍の境界や血流がより明瞭にわかる
・腫瘍の位置(硬膜外/硬膜内)・髄内外の判定が可能
✓ 判別できる情報
・腫瘍の大きさ・広がり
・脊髄や神経との癒着の程度
・圧迫の強さや部位
・脳脊髄液の流れの変化(くも膜嚢胞など合併評価)
✓ 限界
・骨の状態はやや不明瞭
・ペースメーカー装着中などの場合、撮影が制限されることもある
CT(コンピュータ断層撮影)
✓ 特徴
・骨や石灰化の描出に優れる
・MRIが使えない患者にも実施可能
・椎体への腫瘍の浸潤や破壊の確認に有用
✓ 判別できる情報
・椎骨の破壊や変形(転移性腫瘍や椎体腫瘍)
・石灰化を伴う腫瘍(髄膜腫など)の評価
・術前のナビゲーション用画像として利用されることも
✓ 限界
・脊髄、神経の描出はMRIより劣る
・被ばくリスクあり
レントゲン(単純X線)
✓ 特徴
・もっとも簡便で安価な検査
・椎体の変形や配列異常をみるスクリーニング目的
✓ 限界
・脊髄腫瘍そのものは写らない
・腫瘍診断としての精度は極めて低い
脊髄造影(ミエログラフィー)+CT
✓ 特徴
・腰椎穿刺して造影剤を脊髄腔に注入し、CTで撮影する古典的検査法
・現在はMRIが主流だが、MRIが使えない場合の代替手段として有効
✓ 用途
・神経根圧迫の評価
・脊髄くも膜下腔の閉塞、狭窄の診断
✓ 限界
・侵襲的(腰椎穿刺が必要)
・合併症(頭痛、髄液漏、感染など)のリスクがある
神経学的診察(理学所見)
✓ 目的
・腫瘍の「おおよその位置」を特定する
✓ 観察ポイント
・どの部位にしびれ・感覚異常があるか
・筋力低下や腱反射の異常の左右差、部位
・排尿、排便障害(膀胱直腸障害)有無
・失調(歩行のふらつき)、痙縮の有無
これは画像診断と合わせて「どの高さの脊髄が侵されているか」の推定に役立ちます。
検査の流れ(典型例)
1. 初診:神経学的診察+X線(念のため)
2. MRI(造影含む)で腫瘍性病変を確認
3. CTで骨・石灰化を評価
4. 画像所見をもとに治療方針決定(手術 or 放射線など)
治療法:まずは「手術」が基本
1. 手術で摘出
・髄外腫瘍は比較的取りやすく(90%以上除去可能)。
・髄内腫瘍は神経との癒着があり全摘困難なことも。その場合は亜全摘+追加治療が選択されます。
2. 放射線・化学療法
・転移性や悪性グリオーマ、手術で取りきれなかった腫瘍に使われます。
3. 鎮痛・排尿ケア
・痛みや神経障害には薬物治療。排尿問題にはカテーテル等の対応。
予後・再発の視点
・良性腫瘍
全摘できれば症状改善・再発率低いですが、髄膜腫では癒着により再発が見られることも。
・悪性腫瘍・転移性
悪性グリオーマや転移性は再発しやすく、5年生存率が10%以下のケースもあるとされています。
早期発見のポイント
・手足のしびれ・違和感が1ヶ月以上続く場合は、MRIを含む検査を早めに受けるのが望ましいです。
・特に、歩行しづらい・トイレの異常など神経症状がある場合には、迷わず専門医へ相談を。